■こちらのサイトはアフィリエイトサイトとなり広告を掲載しています。
医師&薬剤師の協調が今後のカギ?地域医療・高齢化社会を救うためには…

今後、医師と薬剤師の協調がさらに必要
数年前から医師不足が問題視されていますが、少子高齢化によってさらに深刻な状況になりつつあります。
高齢化社会における地域医療を救うためには、今まで以上に医師と薬剤師の協調が必要かもしれません。
しかし、医師と薬剤師は異なる職業であり、お互いに地域医療改善を目標にしても、「医師が薬剤師の業務を担う」ことはできず「薬剤師が医師の業務を担う」こともできません。
医師と薬剤師が個々に地域医療を考えることは大切ですが、根本的に「国が真剣に医師不足や地域医療を考え、現状を改善するための政策を実行する」ことがもっとも重要です。
おすすめ記事 薬剤師 転職サイトで転職エージェントを利用してみませんか?
医師は勤務医の人手不足を解消しなければならない
地域医療を救うためには、とにかく勤務医を増やさなければなりません。
勤務医は地域や診療科による差があり、病院での過酷な業務から逃れるために開業医になる人もいるため、単純に医師数を増やすだけでは地域医療の現状を変えることができない可能性があります。
フランスでは「病院ごとに医師数を調査して、研修医の受入数を決定」しており、ドイツでは「人口あたりの医師定数を設定して、規定数以上の地域では開業できない」としています。
海外では医師数の偏在が重要な課題と認識されており、すでにそれを改善するための動きが見られるのが日本との違いです。
2016年の医師数
※画像は拡大できます。
厚生労働省
2016年時点の医師数は、合計で「319,480人」。
開設者や代表者を除く、主な勤務者の内訳は以下のとおりです。
- 病院の勤務者:141,966人
- 医育期間付属の病院の勤務者:55,187人
- 診療所の勤務者:30,569人
- 介護老人保健施設の勤務者:2,973人
- 医療施設や介護老人保健施設以外の従事者:9,057人
- その他:2,301人
人口10万対医師数は都道府県ごとに差が大きく、同じ関東圏でも「東京都・約300人」の「埼玉県・約150人」と2倍の差。
医学生の進路でも都心部は大人気であり、地域別における医師の偏りをいかに改善できるのかが課題です。
薬剤師は相談や健康管理も重要な業務になるかもしれない
薬剤師も地域によっては人手不足が囁かれていますが、医師ほどではありません。
今後は「患者の相談役」としての業務が求められ、薬剤師が判断できる内容であれば「病院に行かなくても疑問を解決できる」ことから、医療費削減につながるという考え方があります。
すでに「LINEで薬の相談ができる薬局」や「24時間いつでも電話相談できる薬局」があり、このような薬局が増えることで地域医療は少なからず改善できるかもしれませんね。
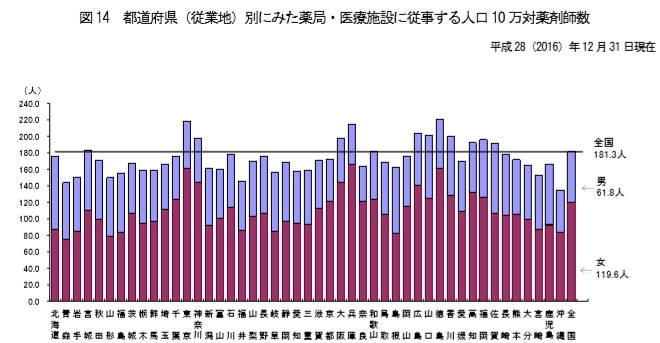
2016年の薬剤師数
※画像は拡大できます。
厚生労働省
2016年の薬剤師数は、合計で「301,323人」。
開設者や代表者を除く、主な勤務者の内訳は以下のとおりです。
- 薬局の勤務者:154,941人
- 医療施設の従事者:58,044人
- 大学の従事者:5,046人
- 医薬品関係企業の従事者:42,024人
- 衛生行政機関や保健衛生施設の従事者:6,813人
- その他:17,233人
2,000年あたりから薬局に努める薬剤師数は増加しており、医療施設の従事者は1982年からほぼ横ばいで微増といった状況です。
薬剤師の人手不足は沖縄県の離島などで深刻とされており、従事先別の割合から見ると民間企業に勤める薬剤師が薬局や医療施設へ回ると、偏在のバランスが取れそうな気配があります。
また、離島の人手不足は医療全体の課題でもあり、遠隔診療といった技術の発展にも大きな期待が寄せられますね。
医師数は増加しているが、医師不足は改善されていない

医師と薬剤師以外にも、医療関係すべての専門職おいて地域差がなくなるのが理想であり、これによって地域医療は少なからず改善されます。
医療において「患者を診察する」や「処方箋を出す」など、医師は絶対不可欠な存在であることからも、とくに医師不足は早急に改善しなければなりません。
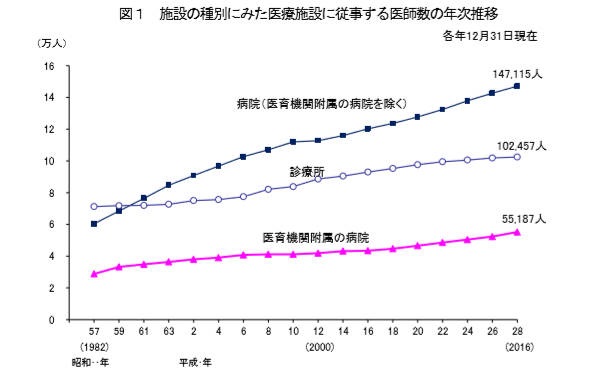
医師数は増加傾向にある
※画像は拡大できます。
厚生労働省
医師不足は「医師数が減少している」というわけではなく、逆に医師数は増加傾向です。
2016年時点までの推移では、毎年わずかながら医師数は増えています。
しかし、それでも医師不足が深刻なのは「医療費抑制政策」や「医師の勤務環境」や「医療訴訟の増加」など、非常に多くの原因が絡み合って医師数の偏在が起きているからです。
医師数が減少傾向にある診療科
※画像は拡大できます。
厚生労働省
基本的に医師数は全体的に増加していますが、「外科」や「産婦人科」など著しく減少傾向にある診療科があります。
他にも、ここ数年で大きな増加傾向が見られない診療科として、「内科」や「小児科」もあり、医師数を診療科別で確保していかなければなりません。
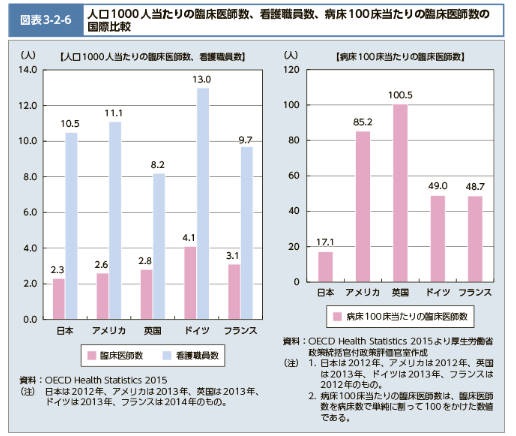
病床100あたりの医師数が少ない
※画像は拡大できます。
厚生労働省
アメリカやイギリスなど、世界に比べると日本の医師数は少ない状況です。
人口1,000人あたりの医師数や看護師数はほとんど差がありませんが、100床あたりで比較すると大きな差が見られます。
イギリスは100床を約100.5人で対応していることに比べて、日本は17.1人。
当直明けに通常勤務を行うという話もよく聞かれますが、医師の労働環境を改善していくことも重要なポイントです。
医師不足は複数の要因が絡み合って起きている
「医師数は増加傾向なのにどうして医師不足なのか?」は一言では説明できず、複雑な事情があります。
医師不足の主な5つの原因をみていきましょう。
①医療費抑制政策
1970年代に「GDP上昇率が低下」+「国民総医療費の伸び率が増加」したことで、医療費抑制政策が行われました。
この政策によって「診療報酬の抑制」や「勤務医の過酷な労働環境」などを引き起こし、結果的に医師不足につながったというのが今までの流れです。
②医師数抑制政策
医療費抑制政策において「医師数抑制継続閣議決定」がなされたことも、今の医師不足への影響が大きいという意見がよく聞かれます。
1981年~1984年は医学部へ入学する人数は8,280人と増加傾向でしたが、1999年には7,630人、2003年~2007年は7,625人まで抑制されました。
これによって、OECD諸国の中でも日本は人口1,000人対医師数が少ない状況になり、さらに勤務医の過酷な労働環境にもつながる結果となったわけです。
③医療の細分化や専門化
医療の進化によって細分化や専門化が起こることは仕方ありませんが、医師不足が起きている状況では悪循環です。
臓器別や疾患別の診療体制を求められ、ひとりの患者に複数の医師が携わる必要もあり、説明文書や診断書といった書類作成だけでも仕事量が増加します。
④過酷な労働環境
医師不足が進むに連れて、ひとりあたりの仕事量は増えていきます。
医療費抑制政策によって経営が赤字になっている公立病院もあり、そうした職場では給与削減も実行されているんですね。
当然ながら「割に合わない」と感じた医師は他の職場へ移ってしまい、残された医師はさらに過酷な労働を余儀なくされています。
⑤医療訴訟の増加や患者のモラル低下
これは一概に医師不足につながっているかは明確な根拠が難しいですが、日本医師会勤務委員会は以下のような見解を示しています。
医療訴訟の増加や患者要求(期待度)の高まり
労働対価の低下や勤務環境の悪化に負けず努力していた医師の勤務意欲を失わせ、いわゆる「立ち去り型サボタージュ」と呼ばれる勤務医不足に輪を掛けたのが、医療訴訟の増加、マスメディアの恣意的報道、住民・患者モラルの低下であった。これらは、医師としての価値観や義務感、倫理観を崩壊させる大きな間接的要因となって勤務医不足を助長させた。
まとめ
地域医療が深刻となっている大きな原因は医師不足であり、医師数の地域差や診療科差をなくしていかなければなりません。
今回は、一部の原因をピックアップして紹介しましたが、この手の問題は地域や診療科など主観によってまだまだ多くの原因や展望論があります。
基本的には今後の政策に期待しながらも、その傍らで国民一人ひとりが地域医療について考えて実行することも必要です。
とくに「将来は医療業界で働きたい」という若い世代に託される部分も大きいため、医師と薬剤師の協調だけではなく日本全体の協調性が必要でもありますね。